-
Environ 1 % de la population française souffre de la maladie de Verneuil, une maladie de la peau qui nuit réellement à la qualité de vie.
 votre commentaire
votre commentaire
-
L'hypoxémie, un terme souvent entendu dans les milieux médicaux, se réfère à un niveau anormalement bas d'oxygène dans le sang. Cette condition peut avoir des conséquences graves sur la santé, car l'oxygène est essentiel au bon fonctionnement de tous les organes et tissus du corps.
Elle est généralement causée par des affections pulmonaires, cardiaques ou une anémie. Lorsqu'elle met en jeu la vie du patient, une administration d'oxygène devient une urgence vitale.
L'hypoxémie survient lorsque la concentration d'oxygène dans le sang est inférieure aux niveaux normaux. Cela peut être dû à divers facteurs, notamment des problèmes respiratoires, des maladies pulmonaires, des maladies cardiovasculaires, ou des conditions médicales sous-jacentes telles que l'anémie. Lorsque le sang ne transporte pas suffisamment d'oxygène vers les tissus du corps, ceux-ci peuvent souffrir de dommages et de dysfonctionnements, mettant en danger la vie du patient.Quelles sont les causes de l’hypoxémie ?
Plusieurs conditions peuvent entraîner une hypoxémie. Les troubles respiratoires, tels que l'asthme, la bronchopneumopathie chronique obstructive (BPCO) et les infections pulmonaires, peuvent affecter la capacité des poumons à absorber suffisamment d'oxygène. De même, les maladies pulmonaires chroniques comme la fibrose pulmonaire ou l'emphysème peuvent réduire la surface d'échange gazeux dans les poumons, entraînant une hypoxémie. Les maladies cardiovasculaires, telles que les cardiopathies congénitales, les malformations cardiaques ou les embolies pulmonaires, peuvent également perturber la circulation sanguine et entraîner une diminution de l'oxygène dans le sang.
Quels sont les signes et symptômes de l'hypoxémie ?
Les symptômes de l'hypoxémie peuvent varier en fonction de sa gravité et de sa cause sous-jacente. Les signes les plus courants incluent une respiration rapide et superficielle, une cyanose (une coloration bleue des lèvres, des ongles ou de la peau), une confusion mentale, une fatigue excessive, des étourdissements, des maux de tête, une incapacité à penser clairement, voire des convulsions dans les cas les plus graves. Il est essentiel de reconnaître ces symptômes précoces et de rechercher une assistance médicale immédiate pour éviter toute complication grave.
HYPOXÉMIE : QUELS SONT LES SIGNES D'UNE BAISSE D'OXYGÈNE DANS LE SANG ?

Hypoxémie : quels sont les signes d'une baisse d'oxygène dans le sang ?
L'hypoxémie, un terme souvent entendu dans les milieux médicaux, se réfère à un niveau anormalement bas d'oxygène dans le sang. Cette condition peut avoir des conséquences graves sur la santé, car l'oxygène est essentiel au bon fonctionnement de tous les organes et tissus du corps.
Elle est généralement causée par des affections pulmonaires, cardiaques ou une anémie. Lorsqu'elle met en jeu la vie du patient, une administration d'oxygène devient une urgence vitale.
Qu'est-ce que l'hypoxémie ?
L'hypoxémie survient lorsque la concentration d'oxygène dans le sang est inférieure aux niveaux normaux. Cela peut être dû à divers facteurs, notamment des problèmes respiratoires, des maladies pulmonaires, des maladies cardiovasculaires, ou des conditions médicales sous-jacentes telles que l'anémie. Lorsque le sang ne transporte pas suffisamment d'oxygène vers les tissus du corps, ceux-ci peuvent souffrir de dommages et de dysfonctionnements, mettant en danger la vie du patient.
Quelles sont les causes de l’hypoxémie ?
Plusieurs conditions peuvent entraîner une hypoxémie. Les troubles respiratoires, tels que l'asthme, la bronchopneumopathie chronique obstructive (BPCO) et les infections pulmonaires, peuvent affecter la capacité des poumons à absorber suffisamment d'oxygène. De même, les maladies pulmonaires chroniques comme la fibrose pulmonaire ou l'emphysème peuvent réduire la surface d'échange gazeux dans les poumons, entraînant une hypoxémie. Les maladies cardiovasculaires, telles que les cardiopathies congénitales, les malformations cardiaques ou les embolies pulmonaires, peuvent également perturber la circulation sanguine et entraîner une diminution de l'oxygène dans le sang.
Les symptômes de l'hypoxémie peuvent varier en fonction de sa gravité et de sa cause sous-jacente. Les signes les plus courants incluent une respiration rapide et superficielle, une cyanose (une coloration bleue des lèvres, des ongles ou de la peau), une confusion mentale, une fatigue excessive, des étourdissements, des maux de tête, une incapacité à penser clairement, voire des convulsions dans les cas les plus graves. Il est essentiel de reconnaître ces symptômes précoces et de rechercher une assistance médicale immédiate pour éviter toute complication grave.
Comment soigner l'hypoxémie ?Le traitement de l'hypoxémie dépend de sa cause sous-jacente. Dans de nombreux cas, l'administration d'oxygène supplémentaire à travers un masque facial ou des lunettes nasales peut aider à augmenter les niveaux d'oxygène dans le sang.
Les médicaments bronchodilatateurs ou les corticostéroïdes peuvent être prescrits pour traiter les problèmes respiratoires associés, tandis que d'autres interventions, telles que la réhabilitation pulmonaire ou la chirurgie cardiaque, peuvent être nécessaires dans les cas plus complexes. Il est impératif de consulter un professionnel de la santé pour un diagnostic précis et un plan de traitement approprié en cas de symptômes d'hypoxémie.
https://www.futura-sciences.com/sante/questions-reponses/maladie-hypoxemie-sont-signes-baisse-oxygene-sang-20305/? votre commentaire
votre commentaire
-
-
Le lien entre l’utilisation de la friteuse traditionnelle et le risque de cancer a été démontré à plusieurs reprises par la science. Le fait de plonger certains aliments dans l’huile brûlante provoque la libération de substances potentiellement cancérigènes : acrylamide, aldéhyde, hydrocarbures aromatiques polycycliques (HAP), amines hétérocycliques (HCA), acides gras trans…
- L’acrylamide est une substance chimique qui peut se former naturellement lors de la cuisson à haute température de certains aliments riches en amidon, tels que les pommes de terre et les céréales (pain, pizza). Lorsque ces aliments sont frits, grillés ou rôtis, l'acrylamide est libéré. L’OMS a classé l’acrylamide comme probablement cancérigène pour l’homme. Il est déjà connu pour être cancérigène et génotoxique chez les animaux de laboratoire. L'acrylamide est associé au développement du cancer de l'endomètre, du pancréas, du sein, des ovaires et de l'œsophage.
- Cuire vos aliments à la friteuse ou à la poêle à frire peut aussi produire des aldéhydes, un produit toxique présent dans les vapeurs d’huile de friture.
- Une étude de 2017 a démontré que l’exposition à ces composés volatils augmentait le risque de cancer du poumon.
- Les hydrocarbures aromatiques polycycliques (HAP) sont des substances cancérigènes qui peuvent se former suite à la décomposition d’aliments par la chaleur. En particulier, les graisses de viande et les huiles végétales peuvent dégager de telles substances lorsqu'elles sont exposées à de fortes températures.
Qu’en est-il pour l’air fryer ? L’utilisation de la friteuse à air chaud peut-elle augmenter le risque de cancer ?
Moins d’acide gras trans avec le airfryer
Les aliments frits à l’air chaud contiennent moins d’acides gras trans que les aliments frits à l’huile, ce qui les rend potentiellement plus sains. Les acides gras trans se forment lors de la cuisson des huiles végétales à haute température. Ils sont associés à une augmentation du risque de cancers en général et principalement, des cancers du sein et de la prostate. L’airfryer ne nécessite que de faibles quantités d’huile, ce qui réduit les risques.
Voir aussi l'article : Quel lien entre l'obésité et le risque de cancer du sein ?
Aifryer et acrylamide
Le niveau d’acrylamide produit lors de la cuisson de certains aliments au airfryer (comme des pommes de terre) n’est pas clair. Selon certaines études, il serait moins important que la quantité générée par la friteuse traditionnelle. Alors que d’autres recherches rapportent les résultats inverses.
Selon l'Autorité européenne de sécurité des aliments (EFSA),« des tests menés par le secteur de l’industrie et par des associations de consommateurs indiquent que les friteuses à air chaud produisent 30 à 40% d'acrylamide en plus que les friteuses conventionnelles à huile ».
Il semblerait que la quantité d’acrylamide contenue dans les aliments ne serait pas liée au type de friteuse mais plutôt à la température et à la durée de la cuisson.
Une étude de janvier 2024 confirme cette hypothèse. Les chercheurs ont identifié des taux plus élevés d'acrylamide dans les pommes de terre cuites au Airfryer que dans celles cuites à la friteuse traditionnelle. Ils attribuent cette différence à la température de la cuisson : « alors que la température de l'huile de friture a atteint un maximum de 190 degrés en cas de friture intensive, la température de l'air a parfois atteint 229 degrés dans la friteuse à air ».Voir aussi l'article : Frites, chips et croquettes augmentent le risque de dépression et d’anxiété
Moins d’huile avec l’Airfryer, moins de dangers ?
Les hydrocarbures aromatiques polycycliques (HAP) sont des substances cancérigènes produites sous forme de fumées lorsque les aliments sont cuits à haute température. Bien que des HAP puissent se former au cours du processus de cuisson par airfryer, ils sont beaucoup moins nombreux. L’huile est l’un des aliments généralement en cause dans la libération de HAP. Or, la friteuse à air en requiert peu.
Même chose en ce qui concerne l’aldéhyde, le peu d’huile utilisé limite l'émanation des HAP.
Voir aussi l'article : Olive, arachide, tournesol… : quelle huile pour quelle utilisation ?
Airfryer ou friteuse, le problème c'est la température
Les aliments préparés dans un Airfryer présentent toujours un certain risque pour la santé, mais bien moindre que celui de la friteuse traditionnelle. En effet, l'Arfryer ne nécessite que très peu d'huile ce qui permet de limiter les risques liés à la cuisson de l'huile (HAP, aldéhyde, acide gras trans).
Toutefois, un autre problème réside dans la température et la durée de la cuisson. La probabilité que des acrylamides, des aldéhydes ou des HAP se développent ou non en grande quantité augmente particulièrement à partir de 175-180 °C. Des températures qui sont souvent atteintes lors de la cuisson au Airfryer, mais également lorsque vous faites frire des aliments à la poêle.
Pour éviter d'augmenter le risque de cancer, il faudrait donc limiter la température de cuisson.
Voir aussi l'article : Les frites cuites au four sont-elles plus saines que celles qui sont frites ?
Conseils pour limiter les risques
Qu'il s'agisse de la cuisson au Airfryer, à la poêle ou à la friteuse, voici quelques conseils pour limiter la production des substances potentiellement toxiques :
- Si vous faites frire des pommes de terre, laissez-les tremper dans l'eau avant de les cuire afin de les débarrasser un maximum de leur amidon.
- Limitez la quantité d'huile utilisée.
- Essayez de faire frire le plus possible à 120° C, et au maximum à 175° (dans ce cas, limitez la durée de la cuisson).
- Évitez d'inhaler la fumée générée par la cuisson à haute température. Placez votre Airfryer sous une hotte allumée.
- Il n'est pas recommandé de manger des aliments frits plus d'une fois par semaine.
Voir aussi l'article : Cancer colorectal : la viande rouge et la charcuterie augmentent les risques
Sources :
https://www.efsa.europa.eu
https://www.cancer.gov
https://www.frontiersin.org
https://pubs.acs.org
https://ift.onlinelibrary.wiley.com
https://www.ncbi.nlm.nih.gov
https://health.clevelandclinic.orghttps://www.passionsante.be/article/cancer/airfryer-quels-risques-de-cancer-37782?utm_source=passionsante&utm_medium=email&utm_campaign=newsletter&utm_content=email_nieuwsbrief_NB20240408&par=131010&utm_term=linkje
auteur : Olivia Regout - journaliste santé votre commentaire
votre commentaire
-
-
-
-
Chère lectrice, cher lecteur,
J’ai ramassé mes premières feuilles d’ail des ours le week-end dernier !
J’adore le goût très fin, plus doux que l’ail « classique », de l’ail des ours. Coupé en fines lamelles dans la salade de blé, ou sur une omelette, c’est un délice.
Sortez de l'hibernation
L’ail des ours s’appelle comme ça, parce que c’est la plante sur laquelle les ours se ruaient au sortir de leur hibernation.
Ils en mangeaient des quantités astronomiques après la longue saison du repos, aussi longtemps qu’ils en trouvaient dans la plaine, et repartaient revigorés, prêts à chasser à nouveau.
Pour les hommes, c’est un peu la même chose

Les molécules actives de l’ail des ours dynamisent notre circulation sanguine, ont un effet dépuratif sur notre corps et l'aident à faire le ménage après la saison des repas chargés.
Sa vitamine C donne un coup de fouet, et ses actifs antiseptiques et antifongiques nettoient le système digestif.
Voilà pourquoi des légions de promeneurs en cherchent dans les bois chaque printemps. C’est très bon et en plus c’est très puissant.
Ça se mélange bien avec nos plats. C’est facile à cuisiner et ça relance les corps après le froid.

Facile à trouver, facile à confondre
Le problème de l’ail des ours, c’est qu’une fois que vous en repérez une feuille, vous en avez mille autres sous la main, prêtes à cueillir, parfois sur des kilomètres :

Sauf qu’au milieu de ces feuilles… il y a des intrus !
En le ramassant par poignées entières, on ne s’en rend même pas compte.
Regardez :

À droite, c’est une jeune feuille d’ail des ours, et à gauche… une petite feuille d’arum.
L’arum ne vous tuera pas, mais vous fera juste bien mal au ventre !
C’est à cette saison que les jeunes cueilleurs se « font avoir ».
Les fleurs ne sont pas encore sorties, les feuilles ont vaguement la même forme.
Je peux vous dire que jamais personne ne se trompe dans ma famille, et pourtant nous ne sommes pas des chercheurs en botanique.
C’est parce qu’on sait quoi regarder pour être sûr !
Ne vous trompez plus !
Le premier conseil est simple : regardez la tige qui porte la feuille.

Si elle est allongée et blanche, et que chaque feuille part d’une tige, comme ici, vous avez affaire à de l’ail des ours.
Autres « trucs » de reconnaissance :
- La feuille de l’ail des ours est très douce, et fragile, contrairement à celle de ses sosies
- La couleur de la feuille d’ail des ours est d’un vert plus tendre
Une fois que vous savez tout ça, vous ne vous trompez plus
Tous ces conseils, je les ai rassemblés dans mon petit guide de cueillette :


Avec son format de poche pratique, vous pouvez facilement l’emporter avec vous et être sûr de ce que vous récoltez, sans vous tromper, grâce aux nombreuses photos et descriptions (Je vous aide à reconnaître 30 plantes très communes dans ce petit guide. Il m’en reste encore quelques exemplaires, vous pouvez en obtenir un ici.)
Et après la cueillette, place à la transformation !
Des chips d'ail des ours
Pour cette première récolte de l’année, j’avais envie de tester une recette un peu originale qui change de l’éternel pesto à l’ail des ours.
J’ai décidé de faire des chips d’ail des ours.
C’est une recette très simple, puisque vous avez besoin seulement de quelques feuilles d’ail des ours, d’huile et de sel ! Et c’est en plus très rapide, c’est prêt en moins de dix minutes.
Après avoir soigneusement lavé vos feuilles, badigeonnez le dessous des feuilles d’un peu d’huile à l’aide d’un pinceau, puis posez-les sur une plaque recouverte de papier cuisson.
Badigeonnez ensuite le dessus des feuilles puis saupoudrez d’un peu de sel.

Enfournez pour une dizaine de minutes à 150°C.

Vous pouvez les poser sur un papier absorbant pour absorber le surplus d’huile puis laissez refroidir. Il ne vous reste plus qu’à déguster !


En apéritif, ça fait son petit effet, mes invités ont adoré
N’hésitez pas à me laisser un message si vous testez cette recette ou si vous en avez d’autres à me partager.
Je vous souhaite de belles cueillettes !
A très vite,
Mathilde Combes
https://mail.google.com/mail/u/0/#inbox/FMfcgzGxSHcJZrGkHDkqVSdzJrjrhmpj
 votre commentaire
votre commentaire
-
précoce : les différents types de ménopause ?
DOSSIER
Entre 48 et 52 ans, la plupart des femmes entre dans une nouvelle phase de leur vie : la ménopause. Les ovaires cessent de produire les œstrogènes et la progestérone nécessaires au maintien des cycles menstruels. Ce phénomène entraîne l'arrêt définitif des règles et la fin de la fertilité. Dans certains cas, la ménopause peut apparaître de manière précoce (ménopause précoce) ou être induite par un traitement ou une chirurgie (ménopause artificielle).
Paula Kragten, experte "menstruelle" et rédactrice fondatrice du magazine en ligne Period ! nous aide à comprendre la ménopause et ses manifestations.
1. La ménopause naturelle

La ménopause est un événement naturel dans la vie d'une femme. Elle ne survient pas du jour au lendemain. Elle s'étend habituellement sur une période de 1 à 5 ans et s'accompagne d'une série de symptômes plus ou moins gênants.
Dans les pays occidentaux, la ménopause survient de manière naturelle aux alentours de 51 ans (âge moyen). Cet âge est souvent influencé par un facteur génétique. Une femme a beaucoup de chance d'être ménopausée au même âge que sa mère ou que sa sœur.Le tabagisme peut également influencer l'âge de la ménopause : les (ex-)fumeuses sont ménopausées plus tôt (jusqu'à deux ans plus tôt).
La question de savoir si l'utilisation de la pilule contraceptive influe sur le moment de la ménopause n'est pas encore tranchée. Contrairement aux idées reçues, il n'y a pas de corrélation entre la date des premières règles et l'âge de la ménopause.
2. La pré-ménopause et la péri-ménopause
Le terme pré ménopause (pré = avant) désigne la période qui précède la ménopause. C'est au cours de la pré ménopause, qui commence en moyenne 6 ans avant la ménopause, que se produisent les premiers changements hormonaux. Il s'agit par exemple d'une modification du cycle menstruel (cycle irrégulier ou saignements menstruels abondants), de coups de chaleur (bouffées de chaleur et sueurs nocturnes) ou d'une sécheresse vaginale. Les troubles du sommeil sont également une affection bien connue des femmes ménopausées. Plus on se rapproche de la ménopause, plus les symptômes de la ménopause s'aggravent.
Le terme péri ménopause (péri = autour) désigne l'ensemble de la période de transition. D'environ 6 ans avant la ménopause, lorsque les premiers changements se produisent, à 1 à 2 ans après la ménopause. En fait, il s'agit de la période de transition au cours de laquelle vous pouvez éprouver ou ressentir des symptômes. Au sens strict, le terme ménopause se réfère à un seul jour : le jour où une femme n'a pas eu ses règles pendant 12 mois.
Voir aussi l'article : Les symptômes et les plaintes de la ménopause
3. La ménopause artificielle
La disparition de menstruations peut être la conséquence de facteurs non naturels : chimiothérapie, ablation ovarienne (ovariectomie), radiothérapie... On parle alors de ménopause artificielle.
- L'ovariectomie. L'ablation des deux ovaires induit une ménopause brutale et la manifestation de lourds symptômes lourds. Lorsqu'un seul ovaire est conservé, il n'y a pas de ménopause précoce.
- L'hystérectomie. L'ablation de l'utérus n'influence pas l'activité des ovaires. La femme ne sera plus réglée mais n'en sera pas pour autant ménopausée.
- Des ovaires endommagés à la suite d'une chimiothérapie ou d'une radiothérapie. Tout dépend du degré de l'atteinte ovarienne. Si elle est massive, une ménopause brutale surviendra (avec de symptômes prononcés). Si elle l'est moins, la transition de déroulera de manière plus progressive, avec des manifestations moins sévères.
Dans le cas d'une ménopause artificielle, la production d'œstrogènes s'arrête de manière brutale. La ménopause et ses symptômes apparaissent brusquement. Dans ce cas , il n'y a pas de phase de pré ménopause. Ce qui expose les femmes à des risques accrus de souffrir d'une maladie cardiovasculaire et d'ostéoporose.
Voir aussi l'article : Cancer de l'ovaire : les risques et les symptômes
4. La postménopause
Le terme postménopause (post signifie après) désigne les années qui suivent la ménopause. À partir d'un an après les dernières règles, une femme est donc en postménopause pour le reste de sa vie. Au cours des premières années suivant la ménopause, vous pouvez encore ressentir les symptômes typiques de la ménopause, tels que les bouffées de chaleur et les sautes d'humeur.
Comme la production d'œstrogènes diminue d'environ 80 % après la ménopause, vous pouvez également ressentir des symptômes post ménopausiques, tels qu'un risque accru de maladie cardiaque et d'ostéoporose, des douleurs musculaires et articulaires, des cheveux plus fins et une sécheresse de la peau.5. Ménopause précoce ou insuffisance ovarienne prématurée (IOP)
La ménopause survient chez la femme autour de 51 ans (âge moyen). Plus largement, elle peut se produire entre 40 ans et 60 ans. Mais chez 1 femme sur 100, la ménopause et ses symptômes surviennent avant l'âge de 40 ans. On parle alors de ménopause précoce ou d'insuffisance ovarienne prématurée (IOP).
La réserve ovarienne est anormalement bas ou s'épuise trop vite.
La ménopause précoce peut être induite par un traitement (chimiothérapie, radiothérapie) qui épuise précocement le stock de follicules ovariens. Des troubles génétiques et des maladies auto-immunes peuvent également être à l'origine d'une insuffisance ovarienne prématurée. En général, la cause exacte ne peut pas être identifiée.
Voir aussi l'article : Comment retarder l'âge de la ménopause ?
Voir aussi l'article : Test - Connaissez-vous les symptômes de la ménopause ?
https://www.passionsante.be/article/femmes/menopause-naturelle-precoce-artificielle-12731?utm_source=passionsante&utm_medium=email&utm_campaign=newsletter&utm_content=email_nieuwsbrief_NB20240229&par=130132&utm_term=linkje
 votre commentaire
votre commentaire
-
-
-
-
On entend couramment dire qu'il faut boire 1,5 litre d'eau par jour, soit environ huit verres de 200 ml, et ce même si on n'a pas vraiment soif. Ce constat part du principe que nous éliminons environ deux litres d'eau par jour, par les urines, la transpiration et la respiration. En tenant compte des aliments qui apportent environ 0,5 litre d'eau, nos besoins quotidiens s'élèveraient donc à 1,5 litre.
Les reins régulent naturellement l’équilibre en eau
Sauf que cette moyenne ne veut rien dire du tout. Car les besoins sont hautement variables selon la corpulence de l'individu, son âge, son activité physique, la température extérieure ou encore les aliments ingérés. Une personne mince et de petite taille aura logiquement des besoins moins élevés qu'une personne plus enrobée. En France, les recommandations nutritionnelles préconisent de boire 30 ml par kilo de poids corporel (en plus de l'eau contenue dans les aliments), plus 0,5 litre d'eau supplémentaire pour chaque degré au-dessus de 38 °C.
Mais même cette règle doit être prise avec des pincettes. Car notre corps est en fait capable de s'adapter aux apports en eau, grâce aux reins qui vont ajuster la quantité d'urine produite et sa concentration en sels minéraux (sodium, potassium, calcium...). Lorsque les pertes en eau sont supérieures aux apports, l'osmolarité plasmatique diminue et les reins vont naturellement retenir l'eau. Un signal de soif est alors déclenché par stimulation des centres de la soif localisés dans l'hypothalamus.

EN CAS D’EFFORT INTENSE, LE CORPS PEUT PERDRE JUSQU’À DEUX LITRES D’EAU PAR HEURE.
Boire trop ou pas assez : quelles conséquences ?
Mais boire en excès par rapport à ses besoins est-il réellement dangereux ? Il faut ingérer plus de 10 litres d'eau par jour, un seuil rarement atteint, pour engendrer des conséquences néfastes sur la santé. Mais une consommation excessive peut aussi engendrer des problèmes de sommeil, car elle oblige à se lever souvent la nuit pour aller aux toilettes.
À l'inverse, la déshydratation peut amener à de sévères problèmes : vertiges, maux de tête, chute de tension, troubles cognitifs voire perte de conscience. Au-delà d'une perte de 10 % en eau, la déshydratation peut même être fatale. Boire suffisamment aide par ailleurs à prévenir les calculs rénaux, les infections urinaires et la constipation.
Bref, à moins d'un problème de santé particulier, la quantité d'eau que vous devez voir chaque jour est celle dont vous ressentez le besoin. Il faut aussi savoir que le signal de soif est déclenché plus particulièrement lors des repas. Faites attention à boire suffisamment si vous suivez un régime.
https://www.futura-sciences.com/sante/questions-reponses/nutrition-faut-il-vraiment-boire-15-litre-eau-jour-1828/?
 votre commentaire
votre commentaire
-
Les bactéries présentes dans les fruits et légumes peuvent coloniser l'intestin humain et contribuer de manière positive à la diversité du microbiote intestinal. Des chercheurs viennent d'en apporter la preuve pour la première fois, dans une méta-étude publiée dans la revue Gut Microbes. Ils y expliquent que la présence de gènes associés à la production de vitamines et d'acides gras à chaîne courte dans les fruits et légumes pourraient justifier ce bénéfice sur la diversité microbienne, laquelle joue un rôle important dans la santé.
L’impact des pratiques agricoles sur le microbiote intestinal
Pour l'étude, les chercheurs ont d'abord constitué un catalogue de données sur le microbiome de 156 fruits et légumes. D'autre part, deux études humaines ont fourni des données sur le microbiote de bébés et d'adultes - à partir d'environ 2 500 échantillons de selles - ainsi que sur leur régime alimentaire. Au final, les bactéries associées aux fruits et légumes sont peu retrouvées dans l’intestin humain, représentant environ 2,2 % de la diversité bactérienne globale. Les auteurs expliquent que l'âge de l'hôte, la fréquence de consommation de légumes et la diversité des plantes consommées étaient des facteurs favorisant une proportion plus élevée.
En outre, l'utilisation de bonnes pratiques agricoles est cruciale pour la santé. « Tous les facteurs qui influencent le microbiote indigène des fruits et légumes, c'est-à-dire les pratiques agricoles, l'élevage et les traitements post-récolte, peuvent directement ou indirectement affecter la composition du microbiote intestinal », ont déclaré les chercheurs.
 votre commentaire
votre commentaire
-
7 - Comment s’échauffer avec des élastiques ?
Bastien, membre du forum, vous fait partager sa manière de s’échauffer avec des élastiques. Un grand merci à lui.
Tout d’abord le haut du corps :
Le bas du corps :
8 - Où en acheter ?
Les élastiques sont disponibles sur notre boutique SuperPhysique Nutrition.
Nous vous conseillons d’acheter des élastiques relativement petits en longueur car celle-ci est un handicap pour la plupart des mouvements.
Quant à la résistance à prendre, elle est en fonction de votre force. N’excéder pas 20% de charge en résistance élastique si vous êtes un culturiste cherchant à prendre du muscle.
Au delà, le mouvement sera vraiment très très inconfortable.
9 - Conclusion
Comme nous l’avons vu, les bandes élastiques ont beaucoup d’avantages à condition de les utiliser correctement. Au cours de cet article, les règles d’une bonne utilisation ont, je l’espère, été bien comprises de tous et devrait donc vous permettre de progresser encore plus vite.
À vous de jouer !
DONNEZ VOTRE AVIS SUR CET ARTICLE
SUR NOS FORUMS DE MUSCULATION votre commentaire
votre commentaire
-
Les bandes élastiques gagnent de plus en plus en popularité. Il n’y a qu’à voir les derniers ouvrages de Michael Gundill, Frédéric Delavier ou de Christophe Carrio pour s’apercevoir que ces accessoires prennent une place grandissante dans l’entraînement.
Nous verrons dans cet article à quoi elles servent ainsi que leurs utilisations dans notre entraînement.
1 - Nous avons des muscles élastiques
C’est peut-être la première fois que vous lisez ceci mais selon le schéma de Hill, nos muscles ont des composantes élastiques, c’est-à-dire qu’ils vont pratiquement se comporter comme eux. Plus vous allez tirer vite et fort dessus, plus ils vous renverront de la force.
Cela se fera au détriment des composantes contractiles, mais comme au final, vous mettrez plus lourd, ces composantes en auront aussi pour leur grade.
2 - Faut-il ralentir la phase négative des mouvements ?
Il faut tout d’abord distinguer le niveau de la personne pour donner un conseil d’ordre général.
Beaucoup de débutants veulent faire comme les confirmés et s’enlèvent toutes chances d’apprendre les bases utiles à leur future progression.
Un débutant doit ralentir la négative afin d’apprendre correctement les mouvements.
Mais passé ce niveau, ralentir la descente est une perte de temps car vous ne profitez pas de cette phase. Au lieu de produire des dégâts (nécessaires à la croissance musculaire), cette phase au ralenti ne va pas en produire. C’est pourquoi il est important de profiter de cette partie du mouvement en l’accélérant, mais pas n’importe comment : si vous accélérez la négative au point de la laisser tomber, vous risquez plutôt la blessure que la prise de muscle.
3 - La solution : les bandes élastiques
Les bandes élastiques sont la solution afin de vous permettre de profiter au maximum de la phase négative de vos mouvements.
En effet, elles induisent une résistance lors de la descente tout à fait inhabituelle qui vous permettra de véritablement savoir ce qu’est une phase négative productive et d’en profiter grâce aux éléments élastiques du muscle.
Ainsi, vous mettrez plus lourd en confondant charges + élastiques car comme vous emmagasinerez plus d’énergie élastique lors de la phase négative, vous serez plus fort dans la phase positive.
4 - Où les utiliser ?
Forcément, vous ne pouvez pas utiliser les élastiques sur tous les mouvements car ceux-ci modifieront le recrutement de vos muscles.
Par exemple, au développé couché, ils solliciteront beaucoup plus vos triceps que vos pectoraux. Cela peut à la limite être utile si vous manquez de triceps mais si vous manquez de pectoraux, cela sera une très mauvaise idée.
Chaque mouvement est donc à analyser en fonction des muscles qu’il sollicite, voir si le rajout d’élastiques ne va pas à l’encontre de ce que vous voulez travailler.
Petit aparté pour les powerlifters : les élastiques sont utilisés en masse aux États-Unis afin d’accroître la vitesse ou la force de verrouillage en alternance avec des séances lourdes sans élastiques.
5 - Avantages et inconvénients des élastiques
Ils ont évidemment des avantages mais aussi des inconvénients.
Ainsi, nous pouvons lister cinq inconvénients à l’utilisation des élastiques :
- Il est très dur de quantifier sa progression de séance en séance car les élastiques se détendent petit à petit avec le temps. Néanmoins, on ne le sent pas de séance en séance sauf si vous les utilisez à chaque entraînement
- Ils peuvent vite s’abîmer. J’ai plusieurs élastiques qui se sont effrités avec l’entraînement et un “mauvais” placement (pas vraiment le choix sur certains exercices)
- Le troisième inconvénient rejoint le second : les élastiques sont très difficiles à placer parfois. Il faut pouvoir les mettre tout le temps au même endroit, les tendre exactement pareil pour pouvoir suivre sa progression. Il arrive parfois que l’on doive faire de sacrés montages pour les utiliser. Dans ce cas, ils seront plus embêtant qu’autre chose
- Quand les placements d’élastiques sont difficiles à mettre en place, ils rallongent aussi la durée de votre séance, le temps de les placer correctement
- On ne progresse que dans une partie du mouvement si l’on les utilise à chaque séance d’où la nécessité d’alterner avec des séances sans élastique pour progresser sur tout le mouvement et non seulement sur une partie. Pour illustrer ce problème, je peux vous parler de mon développé couché pendant une période où les élastiques sont apparus en Europe, j’en faisais à chaque séance et progressait jusqu’au jour où je les ais retirés pour m’apercevoir que mon mouvement avait complètement changé, que j’étais devenu très faible en bas et très fort au passage des triceps, ce qui au final ne m’avait pas rendu plus fort sans élastique.
Les avantages de l’utilisation des élastiques :
- On prend très vite de la force et du muscle quand on n’a jamais utilisé d’élastiques et donc profiter pleinement de la phase négative. Mais la prise de force est à nuancer car il n’y a pas forcément transfert sur le mouvement sans élastique (cf. inconvénients)
- On perd la comparaison de ses performances avec les autres. Certains me diront que c’est un inconvénient mais je dirais qu’à force de vouloir sans arrêter se comparer, on oublie le but de notre entraînement, qui est de progresser nous-mêmes. À être obnubilé par les performances du voisin, on en oublie la voie de la raison et l’on fait n’importe quoi à l’entraînement au lieu de suivre notre programme. L’utilisation des bandes élastiques est donc un gros plus là-dessus
- Ils évitent aussi d’avoir à mettre trop de poids sur la barre et d’avoir à se faire “chier” à décharger la barre ou la presse à cuisse en fin de séance quand l’on est complètement cuit
- Et c’est surtout bien moins traumatisant pour les articulations car on évite les parties du mouvement “difficiles” ou la résistance devient comme par enchantement une tonne. L’élastique permet de “régulariser” la résistance du mouvement en le rendant plus fluide et progressif. On parle de résistance douce par rapport à la résistance dure des barres et haltères
6 - Comment placer les élastiques ?
NB : cette section a été rédigée par Fabrice et doit beaucoup aux ouvrages de Michael Gundill (sans doute le précurseur en France sur l’utilisation des élastiques en complément des barres et haltères). Michael Gundill présente aussi des exemples de placement d’élastiques sur machine sur son site Internet.
Élastique au curl à la barre pour les biceps
Comment positionner l’élastique sur la barre :

On place ensuite l’élastique sous ses pieds et on réalise des courls comme on le ferait habituellement. Si comme moi vous avez les avants-bras longs, le curl à la barre est un exercice pas terrible : la résistance est mécaniquement énorme à 90° et il n’y a quasi rien avant et après. Par ailleurs, du fait du bras de levier hyper-défaborable à 90°, nous avons tendance à compenser en creusant les lombaires, sauf à contracter très fort les abdominaux. Au final, l’exercice est inconfortable et inefficace. Avec l’ajout d’un élastique rouge et une barre moins chargée que d’habitude, la résistance globale sera mieux répartie, car la résistance de l’élastique s’accroit au fur et à mesure que l’on tire dessus et compensera la perte de résistance de la barre (le poids de la barre ne change évidemment pas, mais le levier si). Un autre avantage de l’élastique, c’est qu’il rend “difficile” la triche. Tricher au curl en cambrant en arrière ou en donnant une impulsion est très difficile avec un élastique. Au final, le mouvement est donc plus efficace et plus sûr :

Élastique au rowing debout pour les deltoïdes externes
Le rowing debout prise large est un mouvement supérieur aux élévations latérales avec haltères pour les deltoïdes externes. Mais il est exigeant pour les poignets (l’utilisation d’une barre Ez règle ce point) et pour l’articulation de l’épaule (ne pas monter la barre plus haut que les pectoraux règle ce problème mais rend moins intéressant l’exercice). C’est aussi un mouvement où il est facile de tricher en donnant une impulsion ou en cambrant. L’utilisation d’un élastique annihile la possibilité de tricher, par ailleurs la résistance qui s’accroit en même temps que l’on tire améliore les sensations sur l’exercice et contraint à ne pas “monter” trop haut.

Élastique aux crunchs pour les abdominaux
J’ai horreur de faire des séries longues aux abdominaux. J’aime bien les frog kicks, car c’est relativement “difficile”, mais les crunchs... J’ai essayé les crunchs lestés mais c’est peu pratique et la résistance ne suit pas le mouvement (si vous avez de vieux haltères, vous respirez aussi toutes les saletés de peintures qui se décollent). Avec un élastique par contre, c’est top.
Remarquez que j’ai bien positionné les élastiques à l’extérieur du banc, pour qu’ils ne frottent pas contre le dossier :

Comme mon élastique est un peu long, je le tiens “plus court” pour avoir une résistance dès le départ du mouvement, et qui s’accroit en même temps que j’effectue le crunchs. Comme pour le rowing debout, on a tendance à vouloir monter trop haut (au rowing debout, c’est alors le trapèze qui prend le relai, et aux crunchs, ce sont les fléchisseurs de hanche) : avec l’élastique, cela devient impossible :
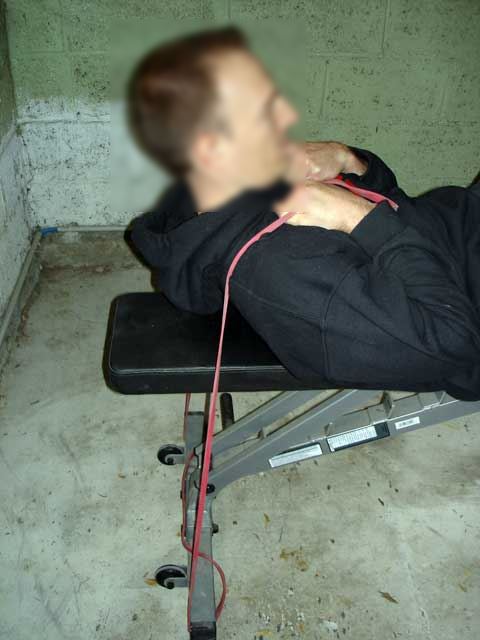
Élastique aux extensions nuque pour les triceps
Comme vous avez lu l’article Programme Super Triceps pour de gros bras, vous savez que les mouvements au-dessus de la tête sont les plus intéressants pour “l’effet volume” car ils ciblent la longue portion. Cependant, ce sont aussi les plus exigeants et les coudes fragiles (soit de façon congénitale ou soit suite à une blessure) ne les supportent pas. La solution idéale est d’utiliser une résistance douce comme une poulie, mais les élastiques peuvent aussi constituer une alternative :

Un élastique rouge, ça ira pour l’échauffement, mais pour avoir de la résistance, il faut a minima le doubler (ou le tripler ou utiliser un élastique bleu, qui a une résistance plus importante) :

Et voilà des extensions nuque qui seront plus doux pour vos coudes :


Notez que vous pouvez aussi faire le mouvement en unilatéral.
Élastique aux L-Flies pour l’infra-épineux
Nous avons répété plusieurs fois, notamment dans Programme Super Pectoraux et Programme Super Épaules l’importance du petit muscle qu’est l’infra-épineux dans la prévention des blessures. Les L-Fly debout à la poulie sont supérieur au L-Fly avec haltère car la résistance est plus douce et continue. Une alternative à la poulie est l’utilisation d’élastique comme ceci :


Élastique aux élévations latérales pour les deltoïdes externes
Dans l’idéal, il faudrait que l’élastique soit déjà tendue dans la position basse du mouvement pour offrir une résistance (voir Programme Super Épaules). C’est possible en raccourcissant l’élastique par un nœud ou en marchant complètement dessus. Cependant, la résistance est alors trop élevée en haut du mouvement.
Mais l’utilisation de l’élastique contraint à ne pas monter trop haut (ce qui sollicite le trapèze au détriment du deltoïde externe) et permet de faire une dégressive facilement :


Élastique aux extensions au banc lombaire 45° pour les lombaires et ischio-jambiers
Comme pour les crunchs, les extensions lombaires sont vite pénibles à réaliser. Avec les élastiques, cela devient un plaisir. ;-) Ici, j’ai fait un nœud non pas pour placer ma tête, mais pour raccourcir l’élastique, afin d’avoir une tension dès le départ du mouvement.


Élastique aux pompes triangle pour les triceps
Le même problème que pour les crunchs et les extensions lombaires se pose avec les pompes triangles. C’est un bon exercice, mais trop facile. L’élastique augmente la difficulté, et en plus cette augmentation est en phase avec le mouvement : plus vos bras se tendent, plus vous êtes mécaniquement fort et plus l’élastique offrira de la résistance. La variante avec élastique est donc supérieur à l’utilisation d’un sac à dos lesté :



NB : le même positionnement de l’élastique peut être utilisé au développé couché prise serré.
Élastique aux pompes pour les deltoïdes antérieurs et pectoraux
En prise large, l’utilisation de l’élastique est inconfortable car ça tire sur les mains :

Le problème est réglé avec l’utilisation de ces supports (disponible à Go Sport ou Décathlon pour 20 €) :

Élastique aux élévations debout sur une jambe pour les mollets
Pour accroitre la résistance aux Mollets debout à une jambe, vous pouvez tenir un haltère avec une main ou utiliser cette variante avec un élastique. Il faut bien écraser l’élastique sous la pointe du pied, si vous le placez sous la voute plantaire, il va partir au moment de l’extension :


Élastique en délestage aux tractions
Cette utilisation me vient de Christophe Carrio. L’élastique est utilisé cette fois-ci pour diminuer la difficulté et non pour l’accroitre. J’utilise un élastique vert car il doit être suffisant fort pour supporter mon poids de corps :




Remarques générales liés aux placements des élastiques
D’une manière générale on peut utiliser les élastiques soit :
- En palliatif (mais moins bien) qu’une poulie
- En complément d’une barre ou haltère ou machine, mais pas à toutes les séances : c’est l’idéal
- En tant que telle : mais il sera difficile de mesurer ses progrès, d’autant que l’élastique va se détendre au fil des séances
Pour accroitre la résistance, vous pouvez :
- Utilisez un deuxième élastique
- Prendre un élastique plus dur (un bleu au lieu d’un rouge) : sauf pour certains exercices, c’est une mauvaise solution car l’élastique bleu est “trop” dur et la tension croit trop vite quand on le tend
- Tenir l’élastique plus court ou faire un noeud à l’élastique
- Si l’élastique est sous vous pieds, en écartant les pieds, vous tirez sur l’élastique et donc augmentez sa tension
Les séries dégressives sont faciles à faire avec les élastiques :
- On commence avec 2 élastiques tenu courts, puis tenu long, puis un seul élastique
- On commence avec une barre + élastique + pieds écartés, puis pieds rapprochés, puis seulement la barre
https://www.superphysique.org/articles/601
 votre commentaire
votre commentaire
-
-
-
Mon diabète, mon meilleur ami !













































 www.dinnosante.fr/fre/33/aller-plus-loin/glucozor
www.dinnosante.fr/fre/33/aller-plus-loin/glucozor








































 www.pourquoidocteur.fr
www.pourquoidocteur.fr
 www.centreantipoisons.be/
www.centreantipoisons.be/